La osteoporosis (pérdida de masa ósea) se considera un problema de salud pública, pues cada vez hay más personas afectadas, sobre todo mujeres (1). Por otro lado, la calcificación vascular (depósitos de calcio en los vasos sanguíneos) también va en aumento (2).
Es decir, parece haber personas a las que les falta calcio (con osteoporosis) y personas a las que les sobra (con calcificaciones). Lo curioso es que muchas veces se dan las dos circunstancias en una misma persona: son muchos los que padecen osteoporosis y calcificación vascular. ¿Les falta y les sobra calcio?
Es lo que se conoce como la «paradoja del calcio»: déficit de calcio en los huesos y exceso de calcio en las arterias (3). Profundicemos un poco en ambas circunstancias.
Osteoporosis: huesos débiles
La osteoporosis consiste en la pérdida de densidad mineral ósea y en el estrechamiento del tejido óseo. Como consecuencia, el hueso se vuelve más poroso y frágil.
Solemos pensar en el esqueleto como una masa sólida y estática, pero en realidad es tan dinámico como cualquier otro tejido del cuerpo. La cantidad de masa ósea aumenta hasta los treinta años, aunque el pico de masa ósea (cuando mayor densidad tenemos) se alcanza sobre los veinte.
A partir de los treinta años y hasta la menopausia, las mujeres suelen experimentar pocos cambios de densidad ósea, pero no porque el tejido óseo sea estático. El tejido óseo «viejo» se elimina (gracias a los osteoclastos) y se sustituye por hueso «nuevo» (por acción de los osteoblastos) continuamente, manteniendo un equilibrio. Cuando este equilibrio se rompe, cuando el hueso pierde masa más rápido de la que recupera, se produce la osteopenia (osteoporosis en su estado más temprano). Si este desequilibrio va en aumento, se trata de osteoporosis.
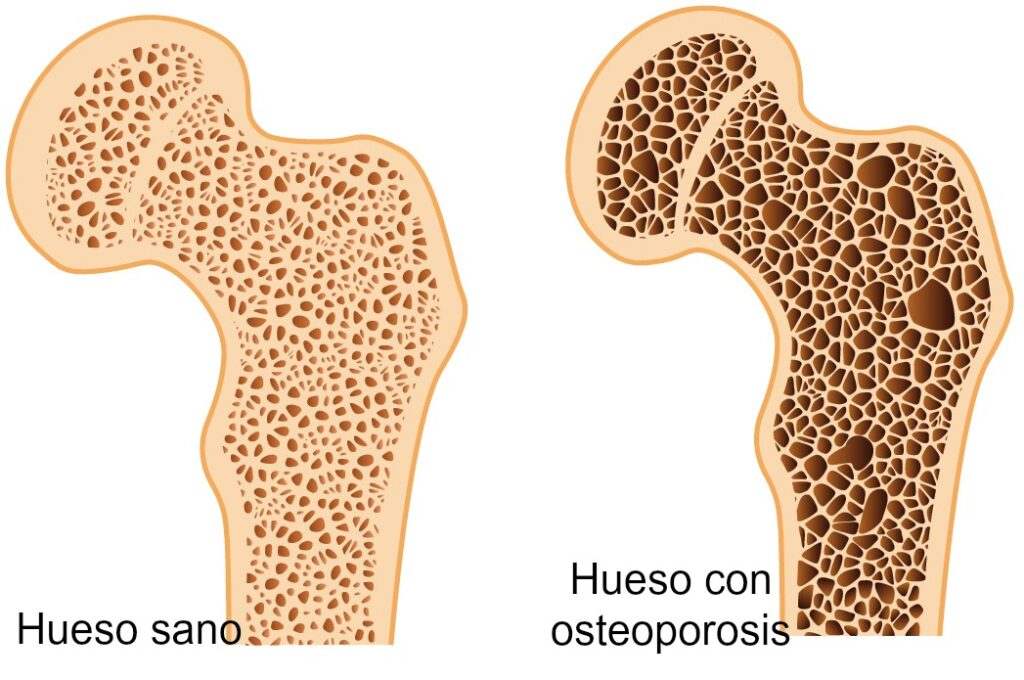
Los medicamentos más usados para la osteoporosis, como los bifosfonatos, son, como poco, una solución dudosa. Presentan efectos secundarios como necrosis de la mandíbula y aumento del riesgo de fractura ósea (4). No parecen una solución adecuada, pero se siguen prescribiendo; incluso sin diagnóstico de osteoporosis, como prevención.
Calcificación vascular: arterias obstruidas
Ya desde el principio de su formación, la placa arterial está constituida en un 20% de calcio. El calcio no acaba en las arterias por casualidad, sino que se van depositando minerales mediante un proceso que reproduce la formación de tejido óseo.
La calcificación de la pared arterial con frecuencia contiene tejido óseo completamente formado, tuétano incluido (5). Visto con microscopio, es indistinguible del hueso.
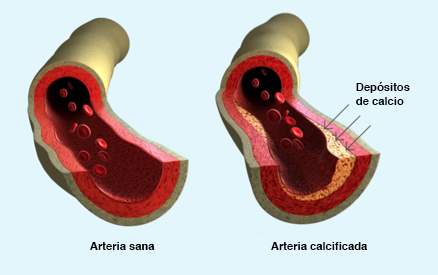
Así pues, la calcificación arterial es en realidad un proceso de osificación, de construcción de hueso. Se construye hueso dentro de los vasos sanguíneos, a muy pequeña escala.
¿Cuál es el problema?
Como afirma la autora Rhéaume-Bleue en su libro Vitamin K2 and the Calcium Paradox (que traducido al español sería Vitamina K2 y la paradoja del calcio), erraríamos al preguntar «¿son seguros los suplementos de calcio?», pues los estudios con miras exclusivas al calcio no darán con la respuesta adecuada.
La pregunta que cabe hacerse sería «¿cómo puede el cuerpo guiar al calcio de forma segura hacia los huesos y mantenerlo lejos de tejidos blandos como las arterias?». La solución es una poco comprendida vitamina soluble en grasa llamada K2.
Son múltiples factores los que pueden conducir a la osteoporosis y a la calcificación, pero ambas condiciones se dan siempre que hay un metabolismo inadecuado del calcio causado por un déficit de vitamina K2.
La vitamina K2
La vitamina K2 activa unas proteínas específicas que se encargan de transportar el calcio por todo el cuerpo. En concreto, activa una proteína llamada osteocalcina, que atrae el calcio hacia huesos y dientes. Por otro lado, la vitamina K2 también activa la llamada proteína matriz gla, cuya función es retirar calcio de los tejidos blandos como los vasos sanguíneos.
Ante la carencia de vitamina K2, estas proteínas permanecen inactivas, por lo que el calcio vaga por el cuerpo, con el peligro de acabar donde no debe. Cuando hay buenos niveles de K2, los huesos se mantienen fuertes, y las arterias limpias, pues la osteocalcina y la proteína matrix gla pueden ejecutar su función.
Origen de la vitamina K2
La síntesis de vitamina K2 se realiza a partir de vitamina K1, que está presente en verduras de hoja verde. La vitamina K1 se encarga de la coagulación de la sangre; no tiene nada que ver con el metabolismo del calcio. Los seres humanos no tenemos la capacidad de cubrir las cantidades que necesitamos de vitamina K2 mediante la conversión de K1 en nuestro intestino, por muchas hojas que comamos. Pero otros animales herbívoros y algunas bacterias sí.

Si no somos capaces de convertir la vitamina K1 en K2 en las cantidades que necesitamos, es lógico pensar que a lo largo de nuestra evolución hemos obtenido este nutriente a través de una fuente directa de K2: carne y alimentos fermentados. Sintetizar vitaminas es un proceso muy costoso a nivel biológico, y cuando las fuentes de alimento proveen ciertos tipos de nutrientes en abundancia, los organismos acaban por perder la capacidad de sintetizarlas por sí mismos.
Déficit de vitamina K2
La realidad es que en la actualidad la mayoría de la población mundial tiene déficit de vitamina K2 (6). ¿A qué se debe esto?
A lo largo de nuestra historia, hemos comido animales que se nutrían de plantas que sintetizaban sus propios nutrientes a partir de los minerales de la tierra y de la luz del sol. Estos animales transformaban los nutrientes de las plantas en formas más biodisponibles para los seres humanos. El contenido nutricional de la carne, los huevos, o los lácteos es un resultado directo de la composición de la dieta de los animales. En realidad, no somos lo que comemos, sino lo que nuestros animales comen.

Las cosas se torcieron a partir de la década de 1920, con el descubrimiento de las vitaminas A y D. Con el objetivo de aumentar la producción de carne, se pensó que, mientras que dichas vitaminas fueran suministradas de forma sintética al ganado, no hacía falta que vieran la luz del sol (forma en la que sintetizan vitamina D) ni que comieran hierba (de la que producen vitamina A).
Cuando alejamos a los animales de los pastos, nos quedamos sin vitamina K2 en nuestro plato. Los piensos basados en cereales apenas tienen una pequeña parte del precursor de K2 que necesita el ganado. Por mucha cantidad de carne de ganadería intensiva que consumamos, seguiremos teniendo déficit de vitamina K2.
Fuentes de vitamina K2
Cabe distinguir dos tipos de fuentes: la de origen animal (menaquinona 4, o MK-4), y la de origen bacteriano (menaquinona 7 o MK-7). Ambas fuentes son igual de beneficiosas.
El alimento que más vitamina K2 tiene es el natto, un plato japonés que consiste en soja fermentada. Le sigue el queso añejo (cuanto más curado, más rico en K2), el hígado, la mantequilla, la yema de huevo, el kéfir, el yogur y el chucrut (col fermentada). Otras carnes y lácteos también contienen, pero en menor medida. Por supuesto, siempre que provengan de animales de pasto. Los mismos productos de animales alimentados con pienso tendrán algo de vitamina K2, pero mucha menos cantidad.

En muchas ocasiones, podemos encontrar ciertos productos empaquetados, como hojas para la ensalada, donde figura «rico en vitamina K, necesaria para huesos fuertes». Sabemos que en el reino vegetal no existe la vitamina K2, solo la pueden sintetizar los animales herbívoros y algunas bacterias. La vitamina K de las verduras es K1 (filoquinona), necesaria para la coagulación correcta de la sangre. Es muy difícil tener carencia de esta vitamina, pues está presente en casi todos los alimentos. Por tanto, mensajes de este tipo son engañosos, ya que no hacen más que confundir al consumidor.
¿Es seguro suplementar?
No existe toxicidad conocida por exceso de vitamina K2. Teniendo en cuenta que la mayoría tenemos déficit de este nutriente, y que no siempre es posible acceder a la carne de pasto o a los productos fermentados de calidad, la autora Rhéaume-Bleue recomienda suplementar, especialmente en casos de osteoporosis y calcificaciones.
El suplemento debe especificar el origen: ha de ser menaquinona 7 o MK-7 (o sea, vitamina K2 obtenida a partir de fermentación bacteriana).
Suplementar con vitamina K2 es imprescindible cuando se suplementa con calcio o con vitamina D3 (colecalciferol), pues el organismo recibe dosis extra de calcio o de vitamina D, para las que necesita la cantidad adecuada de vitamina K2 para que los suplementos sean efectivos y el calcio se dirija al hueso y no acabe en las arterias. (7)
La vitamina K2 es importante para otras funciones del cuerpo, y para prevenir otras enfermedades. Profundizaré en un futuro artículo.
Un veneno oculto
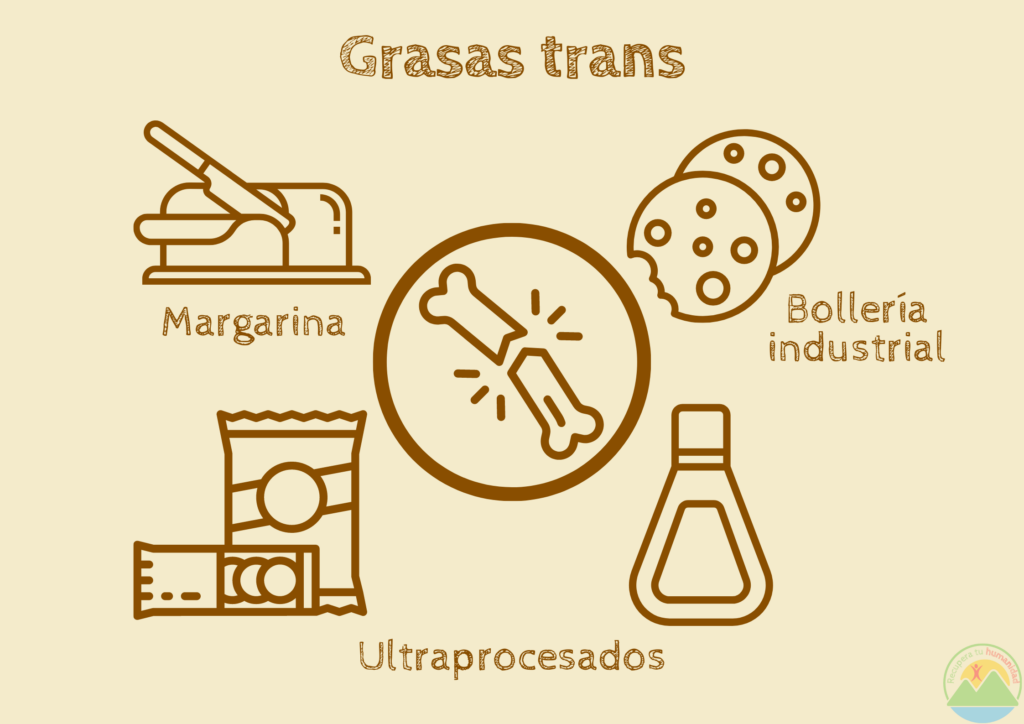
Consumir grasas artificiales trans, como la margarina y otras grasas hidrogenadas, empeora el problema. El tipo de vitamina K que contienen, llamado dihidrofiloquinona (DHP), está asociado con la disminución de la densidad ósea (8). Además, aumenta la incorporación de calcio a la placa arterial (9). Vendría a ser un componente con una función inversa a la K2.
¿Dónde la encontramos? En la margarina (esa «mantequilla vegetal» que tanto dice que cuida tu corazón) y en todos los productos entre cuyos ingredientes figura «hidrogenada», y «parcialmente hidrogenada». Está presente en casi todos los ultraprocesados.
El equilibrio entre las vitaminas liposolubles: A, D y K2 en armonía
Las vitaminas A, D y K2 están estrechamente interrelacionadas de formas tan complejas que la ciencia actual aún no ha logrado descifrar. Los beneficios que podemos obtener a través de la ingesta de K2 dependen de nuestros niveles de vitaminas A y D.
La vitamina A (del tipo retinol) aumenta la actividad y el número de osteoclastos (las células que se deshacen del tejido óseo desgastado), permitiendo así la regeneración del hueso. También estimula a los osteoblastos (las células que construyen tejido óseo nuevo) para que secreten las proteínas necesarias para la mineralización del hueso, incluyendo la osteocalcina (10).
Es importante recalcar que el retinol (el tipo de vitamina A que nos interesa) solo está presente en alimentos de origen animal: carne, pescado, marisco, huevos y lácteos. En el reino vegetal, está disponible en un formato precursor, los betacarotenos. Son nutrientes beneficiosos para otras cosas, pero las zanahorias no nos aportan la vitamina A que demandan nuestros huesos. Nuestro organismo es poco eficiente transformando betacarotenos en retinol, al igual que ocurre con las vitaminas K1 y K2.
La vitamina D fomenta la absorción de calcio a través del intestino, permite la función adecuada de la hormona paratiroidea para mantener los niveles de calcio en la sangre, y aumenta el número de osteoclastos.
La vitamina D se sintetiza en la piel, a partir de la exposición solar. A más superficie y tiempo de exposición, mayor síntesis. Las cantidades que se pueden obtener a través de alimentos como pescado azul son insignificantes, por eso en invierno sería conveniente suplementar (siempre combinada con K2).

Reconduciendo el calcio a su sitio
Aparte de las vitaminas A, D y K2, es el ejercicio, sobre todo el de impacto y fuerza, el factor que más contribuye a mantener una mayor densidad ósea (11). Al igual que nuestros músculos crecen cuando entrenamos, nuestros huesos también.

Nuestros hábitos tienen un papel directo en la prevención y el tratamiento del desequilibrio del metabolismo del calcio. Podremos tener más o menos predisposición genética a padecerlo, pero nuestro estilo de vida es determinante. Pon al calcio en su sitio.
Fuentes
- (1) https://pubmed.ncbi.nlm.nih.gov/16448873/
- (2) https://pubmed.ncbi.nlm.nih.gov/25435520/
- (3) Dr. Rhéaume-Bleue, Kate. Vitamin K2 and the Calcium Paradox. How a little known vitamin could save your life.
- (4) https://pubmed.ncbi.nlm.nih.gov/31109863/
- (5) https://www.jci.org/articles/view/116391
- (6) https://link.springer.com/article/10.1007/s00394-004-0480-4
- (7) https://www.bmj.com/content/342/bmj.d2040.full.pdf+html
- (8) https://academic.oup.com/ajcn/article/86/2/504/4754062?
- (9) https://academic.oup.com/ajcn/article/70/5/832/4729100?
- (10) Masterjohn, C. Vitamin A on trial: does vitamin A cause osteoporosis?
- (11) https://www.mayoclinicproceedings.org/article/S0025-6196(20)30922-8/fulltext
